Алергии
Дефиниция
Алергията е специфична реакция на имунната система към някои от по принцип безвредни вещества в околната среда. Тези вещества се наричат алергени. Имунната система реагира на тях сякаш са патогени, т.е. причинители на болести. За разлика от нормалните реакции към компонентите на даден патоген, реакцията към алергена е прекомерна.
Всяко вещество в околната среда може да предизвика алергична реакция. Подобни свръх-реакции могат да се причинят от растения, например от тревен полен, от животински продукти, като пчелен токсин, от метали, като никел или от химични вещества, като консервантите.
Реакция, която не е в резултат на имунната система, като например, реакцията към някои храни, се нарича непоносимост. Тя възниква, когато в тялото липсва някой ензим, отговорен за разграждането на външно приет хранителен елемент, като храна или напитка. Сред най-често срещаната непоносимост е тази към:
- Лактозата
- Фруктозна малабсорбция
- Сорбита
- Хистамина
Форми на алергия
Алергиите могат да се разделят на различни под-категории. Най-често разграничителният елемент е начинът на поемане: възниква при вдишване на алергени, например, полен, домашна прах, гъби, животински косми.
Хранителна алергия: възниква при поемане на храна, която съдържа алергени, като ядки, морски храни, ябълки, кокоши яйца.
Медицинска алергия: реакция към някои лекарства, независимо от галеничната им форма – таблетка, супозитор, инфузия и т.н.; много характерен алерген е, например, пеницилинът.
- Алергия към токсин на насекомо: след ужилване от насекоми, като пчели или оси
- Контактна алергия: чрез контакт на кожата с алергени, като никел или козметични продукти.
Специалистът по алергии може да разграничи различните типове алергии:
Алергии от тип I са т.н. незабавни алергични реакции. Клинични примери за този тип са: сенната хрема, астмата, хранителните алергии и алергиите към токсини на насекоми. Статистически незабавните алергични реакции са най-важният тип.
Алергиите от тип II са много по-редки и включват алергии, които увреждат кръвните клетки. Възможно е този тип алергии да се отключат от лекарства.
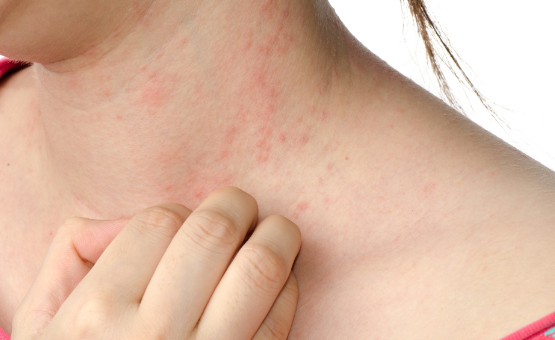
Алергиите от тип III са често настъпваща форма на алергия към лекарства. Антителата се свързват с антигени, освободени в кръвообращението, например, лекарства. След това те се сливат мащабно и се освобождават в клетъчните стени на малките кръвоносни съдове, например, в кожата или бъбреците и водят до възпалителна реакция. Подобна алергична реакция на кожата се проявява под формата на кожен обрив (екзантем), най-често малки червени точици по кожата, понякога съпътствани с кървене, увреда на горния епидермис и сърбеж.
Алергиите от тип IV са забавените алергични реакции (късна алергия). Това е единственият тип алергия, при която чувствителните защитни клетки (Т-лимфоцити) се насочват директно срещу алергените. Докато алергените от тип I са почти винаги белтъци, алергените от тип IV обикновено са вещества с малка молекула, например, метали или химични вещества. Почти винаги клиничната проява на алергиите от тип IV се изразява в контактна екзема.
Алергия: Симптоми
Симптомите при алергии се проявяват дотогава, докато предизвикващото алергична реакция вещество (алерген) присъства в организма. Типът на алергичните симптоми не зависи от самия алерген, а от основния тип алергия (тип I, II, III или IV).
Типът алергия определя също кога ще се появят началните симптоми на алергия. Те могат да се появят незабавно (незабавна реакция), след няколко часа (забавена реакция) или след няколко дни (късна реакция).
Физическата реакция при алергии се появява като оплакване, което може да е местно (ограничено) или общо.
Местните симптоми на алергия се появяват, когато контактът с алергена е настъпил, например:
- в слизестата мембрана на дихателните пътища и се проявява с кихане, подсмърчане или задух,
- в слизестата мембрана на очите и се проявява със сълзене и сърбеж на очите,
- в слизестата мембрана на стомашно-чревния тракт и се проявява с повръщане или диария,
- в кожата и се проявява с уритикария или обрив.
Общите симптоми на алергичната реакция могат да се появят в цялото тяло, когато провокиращите алергия вещества са разпределени из цялото тяло посредством кръвообращението. Особено силно се засяга сърдечносъдовата система: пулсът се ускорява, а кръвното налягане спада. Най-сериозното проявление на алергична реакция от тип I е алергенната, т.е. анафилактичният шок, който обикновено засяга едновременно редица органни системи и оставена без лечение е фатална в рамките на минути. Тази форма обаче е рядка.
Симптомите на алергичен шок са: задух, сериозни оплаквания с кръвообращението, ускорен пулс и кожен обрив. Когато такива симптоми се появят, необходимо е незабавно да се потърси спешна помощ.
ДИАГНОЗА
Диагностирането на алергията се осъществява от специалист (алерголог) и се основава на редица изследвания, т.е. на така наречените четири стълба за диагноза на алергии.
За основа на по-нататъшни изследвания служи анамнезата и обсъждането на биографията на пациента с лекаря. За да се оценят личните рискове от алергии, пациентът следва да разкаже дали в семейството (родители, братя и сестри, деца) има алергии и доколко такива са се появявали при пациента в миналото. За тази цел някои лекари използват стандартен въпросник, който се попълва от пациента. Като допълнителна възможност, пациентът може да попълни дневник за алергични реакции, за да се проследи провокиращото алергия вещество.
След анамнезата и в зависимост от провокиращото алергия вещество и лекуващия лекар, могат да се проведат разнообразни тестове (прик-тест, подкожен тест, скарификационен тест, епикутанен тест). В зависимост от теста, на кожата се поставят проби от възможни провокиращи алергия вещества, които се прилагат повърхностно или се инжектират. При положителна реакция се появяват пустули или възпаления.
Накрая, или като алтернативен метод, могат да се направят лабораторни изследвания (на кръвта), за да се установят специфични IgE антитела. При тези изследвания посредством кръвните проби се проверява реакционната способност и специфичната чувствителност към провокиращите алергия вещества.
Последният градивен елемент при диагностиката на алергиите е обобщената анамнеза и/или провокативните тестове. Без тази последна стъпка е невъзможно да се вземе решение за конкретната алергия. Само посредством провеждането на окончателна дискусия със специфични въпроси (Дали пациентът е изложен на въздействието на провокиращото алергия вещество? Дали резултатите от изследванията съвпадат със симптомите на пациента?) може да се постави ясна диагноза и да се предприемат терапевтични стъпки.
Ако окончателната анамнеза не позволява поставянето на ясна диагноза, изследва се провокиращото алергия вещество, установено посредством положителни кожни тестове и/или кръвни изследвания, като се приложи директно върху съответния орган при така наречения провокативен тест.
ТЕРАПИЯ
Профилактика
Най-добрата превенция е освобождаване от алергии. Под това се има предвид пълно избягване на контакт със специфичен алерген. Очевидно това е възможно само при редки обстоятелства. Класическите примери за приложимостта на тази максима са алергиите към животински косми и хранителните алергии.
Хипочувствителност
Специфичната имунотерапия (SIT), позната също като хипочувствителност, е една възможност за повлияване на реакцията на тялото към антигените по прицелен начин. При този процес постепенно се увеличават дозите от алерген, приложени подкожно или под езика. От имунната система се очаква да се “приучи” да развие поносимост към провокиращите алергия антигени.
Симтоматична терапия
Повечето алергии се лекуват с лекарства, които облекчават, намаляват или предотвратяват алергичните симптоми при появата им, но не лекуват алергичното заболяване като такова. Тези противоалергични лекарства се прилагат в разнообразни форми (таблетки, спрей за нос, спрей за астма, капки за очи, кремове, мехлеми и инжекции), в зависимост от формата на заболяването и тежестта му. Те варират също по интервала на употреба (за остри състояния, за профилактика, текущо).
Използваните активни съставки са:
- антихистамини, като дифендипрамин, лоратадин
- стабилизатори на мастоцитите, като кромоглицинова киселина
- β2-симпатикомиметици, като салбутамол
- левкотриенови рецепторни антагонисти за астма, като монтелукаст
- теофилин за астма
- имуномодулатори (пимекролимус и такролимус) за атопичен дерматит
- кортизол
- имуносупресори при много тежки случаи (циклоспорин A)
- човешки антиклонални антитела (омализумаб) за тежка форма на алергична астма
Тежките, остри случаи (като оток на Квинке, анафилактичен шок) са животозастрашаващи и изискват спешни медицински мерки. Прилагат се адреналин, плазмени експандери и кортизон. На застрашени от анафилактичен шок пациенти (при алергии към ухапване от насекоми) могат да се предпишат инжекции адреналин, които пациентът трябва винаги да носи със себе си.
Източници:
www.onmeda.de
www.allergiezentrum.at
www.doccheck.com
Забележка: Този текст служи за обща информация. Моля, не правете опит сами да си поставите диагноза, а при поява на симптоми или оплаквания се консултирайте с квалифициран лекар. Това е единственият начин симптомите да бъдат оценени правилно, въз основа на клиничния опит и да се предприемат понататъшни диагностични стъпки.
Ако имате Въпроси за нас или нашите Продукти
Моля попълнете нашата форма за контакт и ние ще се сържем с вас
